(Dag) voor de operatie
U wordt de dag van operatie opgenomen. Hoe laat en waar u zich moet melden hoort u van de afdeling Opname, zij bellen u de (werk)dag voor de operatue tussen 14:00 en 16:00 uur. Om wondinfecties na de operatie te voorkomen, mag u zich minimaal een week voor de operatie niet meer, in het operatiegebied, scheren of op andere wijze ontharen. U mag de dag voor de oepratie nog normaal eten en drinken. Het is belangrijk dat u dit doet. Een goede voedingstoestnad voor de operatie bevordert het herstel.
Laboratoriumonderzoek
Meestal moet er een dag voor de operatie bloed bij u afgenomen worden. Als dit bij u nodig is krijgt u bij de POS (Pre Operatieve Screening) een labformulier en een lijst van prikposten mee. Als u op maandagochtend geopereerd wordt, verzoeken wij u om op zondagochtend bloed af te laten nemen. Indien het niet mogelijk is hier naar toe te gaan, kunt u ook op vrijdag bloed laten afnemen bij u in de buurt.
Dag van de operatie
Wij vragen u alle medicijnen die u gebruikt, in de originele verpakking mee te nemen naar het ziekenhuis.
U mag vanaf zes uur voor de operatie geen vast voedsel meer tot u nemen. Tot twee uur voor de operatie mag u wel heldere vloeistoffen drinken (water, thee, heldere ranja). Wij adviseren u om vanaf 00:00 uur niet meer te roken.
’s Morgens mag u thuis douchen of wassen zoals u gewend bent. Tijdens de operatie mag u geen sieraden, piercings, make-up of nagellak dragen. Ook een gebitsprothese en contactlenzen moeten voor de operatie worden uitgedaan.
De verpleegkundige vangt u op en maakt u wegwijs op de afdeling en uw kamer. Daarnaast voert zij enkele controles uit en beantwoordt ze eventuele vragen. Kort voordat u naar de operatie-agdeling wordt gebracht, krijgt u een operatiejasje aan en krijgt u (wanneer de anesthesist dit heeft afgesproken) een medicijn waar u rustig of slaperig van wordt. De verpleegkundige brengt u naar de operatie-afdeling
Narcose
Naast de plaatselijk pijnstilling krijgt u alghele anesthesie (narcose). De algehele anesthesie is zo afgestemd, dat u niets merkt van de operatie.
Na de operatie
Na de operatie verblijft u een tijd op de Intensive Care (IC) of Post Anesthetic Care Unit (PACU), waar regelmatig uw hartslag, bloeddruk en wond gecontroleerd wordt. U blijft hier meestal één nacht. Zodra uw situatie stabiel is, word u overgeplaatst naar de verpleegafdeling.
PA-uitslag
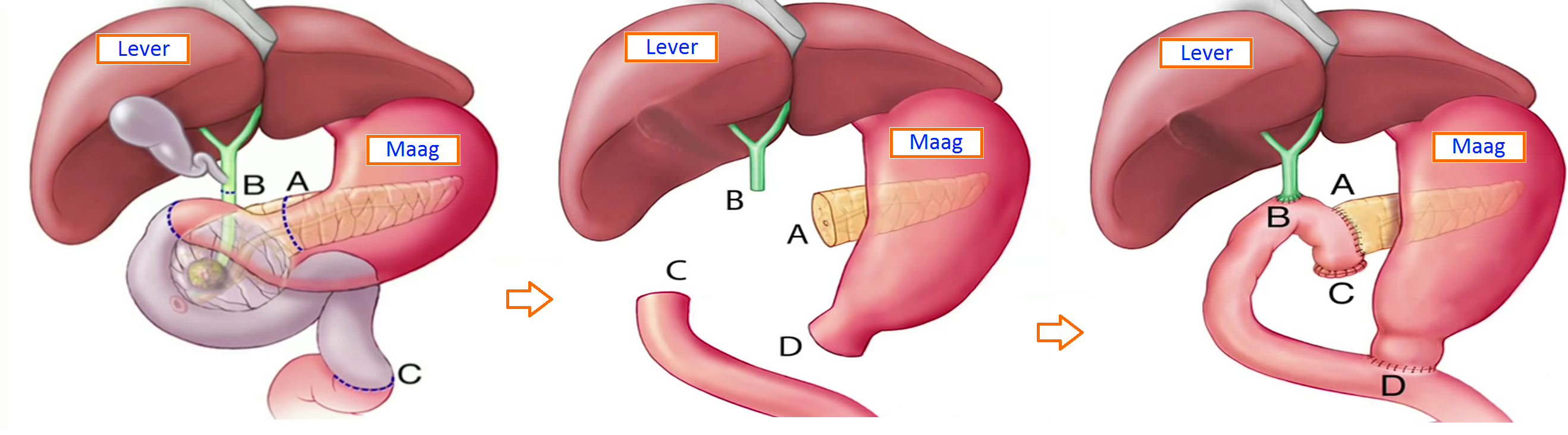
Tijdens de operatie wordt het goed- of kwaadaardige gezwel met de aanwezige lymfklieren verwijderd en opgestuurd voor laboratoriumonderozke door een pathaloog anatoom (PA). Na zeven tot tien werkdagen is de uitslag van dit onderzoek bekend. De chirrug besprekt deze uitslag (PA-uitslag) met u en uw naaste(n).
Beademing
Soms is het nodig dat u met behulp van een slang in uw keel nog enkele uren wordt beademed. De anesthesioloog beslist wanneer de beademingsbuis wordt verwijderd. Sommige patienten hebben nadien wat last van keelpijn.
Infuus
Tijdens de operatie krijgt u een infuus in een groot bloedvat onder uw sleutelbeen of in uw hals (centraal veneuze catheter) Via dit infuus kunnen medicijnen, vocht en eventueel voeding tegelijkertijd worden toegdiende.
Blaaskatheter
Tijdes de operatie krijgt u een blaaskatheter ingebracht. Een blaascatheter is een dunne slang die de urine afvoert naar een opvangzak. Deze wordt na enkele dagen verwijderd in overleg met de chirurg.
Neusmaagsonde
Tijdens de operatie krijgt u een neusmaagsonde ingebracht. Een neusmaagsonde is een slang die via uw neus in uw maag ligt. De neusmaagsonde voorkomt dat u grote hoeveelheden moet braken en beschermt de eerste dag(en) de nieuwe verbinding. Indien nodig krijgt u sondevoeding door deze sonde. De neusmaagsonde wordt verwijderd in overleg met de chirurg.
Pijnbestrijding
Meestal wordt voor de operatie een slangtje (epiduraal catheter) in uw ruggemerg gebracht. Via deze catheter wordt het operatiegbied plaatselijk verdoofd. Deze epidraal catheter blijft een paar dagen zitten, zodut u continu pijnstilling toegediend krijgt na de operatie. Een goed pijnbestrijding is erg belangrijk, omdat u dan beter in staat bent om goed door te ademen en te bewegen. Dit bevordert uw herstel.
Misselijkheid
Aan het einde van de operatie krijgt u uit voorzorg een medicijn tegen misselijkheid. Toch kan misselijkheid niet altijd voorkomen worden. Indien nodig wordt het medicijn vaker gegeven.
Wonddrain
De chirurg beslist tijdes de operatie of het nodig is om een drain te plaatsen in het wondgebied. Een drain is een flexibele slang die via een aparte opening in uw buik wondvocht afvoert naar een opvangzak. De drain zit vast met een hechting en wordt verwijderd als er weinig wondvocht geproduceerd wordt.
Zuurstof
Soms kunt u na de beademing nog behoefte hebben aan (extra) zuurstof. Via een dunne slang in uw neus wordt dit toegediend.
Hechtingen
De wond is gehecht met nietjes (agraves). Na ongeveer 2 weken wordt de wond gecontroleerd en worden de hechtingen verwijderd.
Antistolling
Om trombose (bloedstolselvorming) te voorkomen, krijgt u na de operatie elke avond een injectie met Fraxiparine
Eten en drinken
Na de operatie beslist de chirurg wanneer u weer mag beginnen met drinken. Als dit goed gaat, wordt dit langzaam uitgebreid naar een normaal dieet. Als het eten en drinken in eerste instantie niet lukt, is het mogelijk dat de chirurg in overleg met u belsist dat u bijvoeding krijgt via de maagsonde of via een infuus (centraal veneuze catheter). Dit infuus wordt dan onder uw sleutelbeen of in uw hals geplaatst. Na de operatie kan het zijn dat u sneller dan voorheen een vol gevoel heeft. Wij raden u daarom aan om kleinere maaltijden te gebruiken en deze te verspreidin over de dag. Gebruik naast de drie hoofdmaaltijden ook drie of vier tussenmaaltijden.
Diëtist
De verpleegkundige bespreekt samen met de dietist uw gewicht en voedselinname. De dietist komt voordat u ontslagen wordt uit ons ziekenhuis bij u langs om u tips en adviezen te geven.
Mobiliseren
Om uw herstel te bevorderen, complicaties te oorkomen en de werking van het damrstelsel te bevorderen, is beweging heel belangrijk. Bewegen is niet alleen belangrijk om trombose (bloedstolsevorming) en longproblemen (longontsteking) te voorkomen, maar ook om verlies van spierkracht tegen te gaan. Uw ademhaling is neter wanneer u rechtop zit, waardoor luchtweginfecties minder snel ontstaan en de zuurstofvoorziening naar de wond beter is. Dit is gunstig voor de genezing. De verpleegkundig en/of fysiotherapeut begeleiden u bij het uit bed komen en lopen. Kunt u niet goed uit bed komen, probeer dan regelmatig rechtop in bed te gaan zitten.
Complicaties
Zoals bij iedere operatie, kunnen ook bij de alvleesklieroperatie complicaties optreden. Gelukkig komen deze niet vaak voor en kunnen ze meestal verholpen of behandeld worden. Mogelijke complicaties zijn:
- Trombose (bloedstolselvorming);
- Longproblemen (longontsteking);
- Blaasontsteking;
- Wondinfectie: dit is een ontsteking van de huid op deplaats van de hechtingen;
- Naadlekkage: ‘loslaten’ van de organen die aan elkaar vast gezet zijn;
- Passageklachten: hierbij zakt het voedsel niet goed naar beneden, u kunt last krijgen van een opgeblazen gevoel en misselijkheid.
Ontslag uit het ziekenhuis
Als u zich goed voelt, mag u na ongeveer 7 tot 14 dagen naar huis. Na de operatie kunt u thuis nog niet alles zelf doen. Misschien wordt dit goed opgevangen door familie, maar het kan ook zijn dat u aanvullende (thuis)zorg nodig heeft. De verpleegkundige bespreekt dit samen met u en vraagt indien nodg, de zorg aan bij een thuiszorgorganisatie. De verpleegkundige geeft u leefregels mee voor thuis. U zult merken dat het enkele maanden kan duren voordat uw conditie weer vergelijkbaar is met de situatie van voor de operatie.